Le sommeil est fondamental pour le développement et le bien-être physique, psychique et neuro-cognitif des enfants et des adolescents, pourtant il est parfois dégradé ou négligé. Les troubles du sommeil peuvent être nombreux : parmi eux, les troubles respiratoires, comme le syndrome d’apnées obstructives, sont souvent méconnus des parents et de certains professionnels de santé. Or, pour un diagnostic efficace et un traitement adapté, la prise en charge nécessite un travail trans-disciplinaire.

Un sommeil de mauvaise qualité peut avoir des conséquences néfastes sur le développement et le comportement des enfants : sautes d’humeur dès le réveil, agitation motrice en journée (« ne tient pas en place »), mauvaise gestion des émotions, difficultés d’attention et de mémorisation, etc…
Le SAOS de l’enfant (syndrome d’apnées obstructives du sommeil) est une des causes fréquentes d’altération de la qualité du sommeil ; il se manifeste par des efforts respiratoires importants pendant le sommeil, pouvant aller jusqu’à des hypopnées (interruption partielle du flux respiratoire) ou même des apnées (interruption totale). Chez les plus jeunes le SAOS peut être responsable d’un retard à la prise pondérale, voire d’un retard de langage. La somnolence diurne, largement observée chez les adultes SAOS, est plus rare chez l’enfant, et concerne surtout les adolescents ou les enfants en surpoids.
Des études estiment que le SAOS toucherait entre 2 et 5 % des enfants. Cette proportion serait même sous-estimée car elle serait en constante augmentation du fait des nouveaux modes de vie qui engendrent de nombreux facteurs de risque.
Ces facteurs de risques sont donc divers : antécédents familiaux de SAOS, tabagisme passif, prématurité, terrain allergique, asthme, hypertrophie des végétations et des amygdales, petite mâchoire. Certaines pathologies présentées par l’enfant peuvent également augmenter le risque de survenue d’un SAOS : c’est le cas des malformations cranio-faciales (ex : syndrome Pierre Robin), des anomalies chromosomiques comme la trisomie 21, des myopathies, de l’obésité…
Les symptômes sont eux aussi nombreux, variés et non spécifiques :
– nocturnes : sommeil agité, éveils nocturnes intempestifs, ronflements ou respiration bruyante, respiration buccale, sueurs nocturnes, énurésie primaire ou secondaire, nycturie, sensation de soif, bavage sur l’oreiller, parasomnies (cauchemars, somnambulisme, terreurs nocturnes, somniloquie), bruxisme.
– diurnes : réveils difficiles, longs ou avec mauvaise humeur, ou réveil trop précoce, céphalées matinales, bouche sèche au réveil, colères, troubles du comportement, agressivité ou timidité excessive, agitation motrice, troubles du l’attention et de la concentration (entrainant difficultés d’apprentissages), retard ou ralentissement de la croissance staturo-pondérale, hypertension artérielle, surtout chez enfant obèse, tachycardie diurne.
Le dépistage de ces troubles demande une approche trans-disciplinaire. Le diagnostic passe par un interrogatoire et un examen clinique précis et complets, complétés par un dosage de la ferritine et un bilan allergologique. Chez les enfants non syndromiques et sans facteur de co-morbidité associé, l’examen du sommeil ne doit pas être systématique (polygraphie ventilatoire ou une polysomnographie).
Ainsi, c’est une équipe de spécialistes (pédiatre, ORL, pneumologue, allergologue, neuropédiatre, médecin du sommeil, orthodontiste, kinésithérapeute maxillo-facial,…) qui, en lien avec le généraliste, doit procéder à un bilan complet avant de formuler des propositions thérapeutiques.
Les traitements pourront alors être personnalisés en fonction des symptômes présentés par les enfants.
– Au niveau médical, les traitements proposés pourront être : l’éviction des allergènes et des polluants tels que la fumée de tabac, le lavage de nez, les anti-allergiques, les corticoïdes inhalés, la désensibilisation,
– Au niveau rééducatif et fonctionnel : la kinésithérapie oro-myo-faciale, l’apprentissage de la respiration nasale, la diététique, la pratique d’activités sportives.
Le rôle du spécialiste en orthopédie dento-faciale est également très important pour favoriser la croissance maxillo-mandibulaire en proposant des techniques adaptées : disjonction maxillaire, propulsion mandibulaire, etc….
– Au niveau chirurgical, les traitements envisagés pourront être : la résection du frein court de langue, la chirurgie de résection partielle ou totale : végétations, amygdales, la réfection de cloison nasale (pas avant la fin de la croissance).
Enfin, pour les cas les plus sévères, un traitement par Pression Positive Continue nocturne (PPC) pourra être mise en place comme chez l’adulte, en parallèle du reste de la prise en charge, et pour une durée transitoire.
Une telle approche diagnostique et thérapeutique plaide en faveur de la constitution d’équipes pédiatriques pluridisciplinaires pour un traitement efficace et une amélioration rapide de la santé des enfants et du bien-être de leur famille.
Cependant, la réalité montre une démographie médicale spécialisée dans le sommeil pédiatrique très faible dans la plupart des territoires. Les délais d’attente pour une consultation médicale spécialisée peuvent s’élever à plusieurs mois !
Or, l’urgence est bien réelle, notamment lorsqu’on prend conscience des impacts au niveau scolaire et comportemental. De plus, il existe un coût pour la santé des enfants qui subissent des diagnostics tardifs : infections à répétition, décompensation asthme/épilepsie, bilan neuro-psychologiques, … sans oublier, le coût énergétique et psychologique pour toute la famille.
Pourtant la mise en place d’un parcours de soin organisé a démontré son efficacité sur la prise en charge des patients et de leur famille. En effet, les experts évaluent qu’un parcours de soin organisé permet de réduire le temps entre la demande de rendez-vous et l’optimisation du traitement de 7-8 mois à 3-4 mois !
Grâce au parcours de soin, on observe une amélioration plus rapide de la dette de sommeil et de l’obstruction naso-pharyngée, et donc in fine une amélioration palpable de la qualité du sommeil, même avant toute prise en charge chirurgicale ou orthodontique éventuelle.
L’association IDEAS (Inter-Disciplinarité Enfant Adolescent Sommeil) met en lumière de manière concrète l’importance de la mise en place d’un réseau de soins dédié aux troubles respiratoires du sommeil des plus jeunes.
Créée en octobre 2017, IDEAS est une association de professionnels de santé qui a pour objectif d’améliorer la prise en charge des troubles respiratoires du sommeil de l’enfant et de l’adolescent, au plus proche de leur domicile, au sein de réseaux trans-disciplinaires formés et identifiés.
Ses principales missions sont :
● d’identifier les ressources et compétences santé existantes sur un territoire
● d’aider à développer les projets locaux,
● de communiquer sur le SAOS de l’enfant
● de promouvoir une formation de qualité
Les professionnels de santé, quelle que soit leur discipline : dentistes, kinésithérapeutes, neurologues, ORL, orthodontistes, orthophonistes, pédiatres, pneumologues, psychiatres, somnologues mais aussi les professionnels de l’éducation nationale et de la petite enfance, … sont invités à adhérer à IDEAS pour s’appuyer sur un réseau d’experts qui pourront les accompagner dans l’exercice de leur profession, afin de conseiller, orienter et traiter les enfants et adolescents souffrant de troubles respiratoires du sommeil.
Le réseau IDEAS permet notamment d’identifier les professionnels de santé sensibilisés à la problématique des troubles de sommeil des jeunes sur l’ensemble du territoire national.
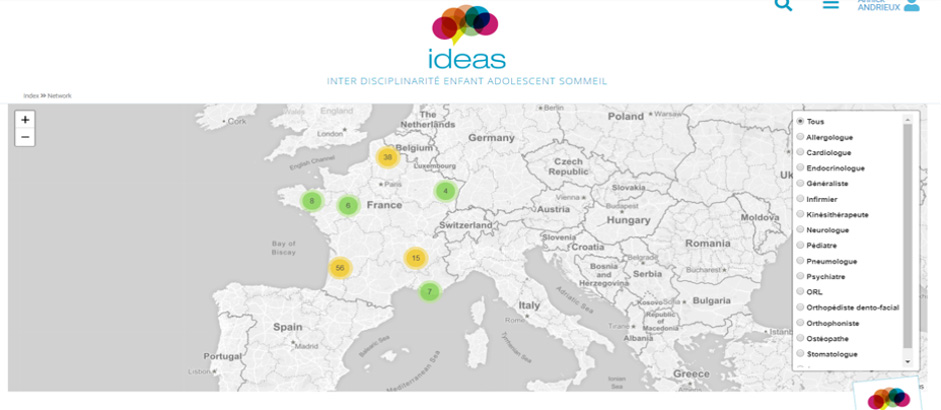
La création d’un réseau de soin ambulatoire trans-disciplinaire a permis, sur une initiative bordelaise et depuis janvier 2019, de mettre en place un parcours de soin adapté pour le dépistage, le diagnostic et la prise en charge du SAOS de l’enfant de type 1 (non syndromique, non obèse).
Ainsi, les enfants présentant des troubles du sommeil (respiratoires ou non) sont orientés, dans un premier temps, grâce à un questionnaire d’évaluation, vers des professionnels de santé spécifiques (médecin ORL, kinésithérapeute, orthodontiste si suspicion de SAOS ; ou puéricultrice d’éducation sommeil, hypnothérapeute, sophrologue… si suspicion de trouble comportemental du sommeil, insomnies d’endormissement, aide à la gestion des écrans, etc…) qui peuvent faire un premier niveau de prise en charge et commencer à traiter certains symptômes en attendant le rendez-vous vers le médecin spécialiste du sommeil, qui pourra alors réaliser une synthèse médicale plus précise des besoins de l’enfant et de sa famille.

En 2023, le Dr Madiha ELLAFFI, pneumologue et allergologue, présidente de l’association IDEAS lance un podcast intitulé « Le sommeil, un sésame pour la vie » destiné aux parents, aux familles d’enfants concernés par des troubles du sommeil, mais aussi aux médecins et professionnels de santé qui veulent s’informer sur les parcours de soins des enfants souffrant de TROS.
Le Dr Madiha ELLAFFI reçoit dans ce podcast des médecins, des professionnels de santé, mais aussi des parents et des enfants qui viennent témoigner de leurs parcours et de leurs apprentissages respectifs.
Vous pouvez écouter les différents épisodes sur votre plateforme de podcast préférée (Apple, Spotify, Deezer, …) ou en suivant la chaîne « Le sommeil, un sésame pour la vie ».

Annick Andrieux est pneumo-pédiatre et somno-pédiatre au PEAS de la Nouvelle Clinique Bel Air à Bordeaux et membre fondatrice de l’association IDEAS.
« Du partage, de la cohésion, de la coordination …. c’est ce que nous avons besoin de créer ou d’optimiser dans chaque territoire de soin, en ambulatoire, pour améliorer la prise en charge des enfants et adolescents présentant un SAOS, et ce, au plus proche de leur domicile.
Chaque compétence, qu’elle soit médicale ou paramédicale, doit être soutenue et encouragée, en s’appuyant sur des formations ouvertes à tous, faisant la part belle à la réalité de terrain. C’est pour cela que IDEAS a créé les « Ateliers d’Arcachon Kids », une formation trans-disciplinaire qui permet de se rencontrer, d’apprendre et d’enrichir ses propres compétences par le partage d’expérience.
On ne naît pas professionnel de santé, on le devient ! Et, cela est encore plus vrai lorsqu’il s’agit de prendre en charge des enfants, et leurs familles. L’investissement de chacun est une priorité auprès des enfants et adolescents SAOS, et l’harmonisation des pratiques, au sein des réseaux de soin territoriaux devraient nous permettre, ensemble, de rendre réalisable et réel cet adage : la guérison est au bout du chemin ! ».